- Что такое аденокарцинома простаты
- Причины и симптомы
- Группы риска по заболеванию
- Виды и степени
- Классификация по индексу Глисона
- Диагностика
- Лечение
- Оперативное лечение
- Гормональная терапия
- Лучевая терапия
- Лечение холодом (криотерапия)
- Химиотерапия
- Абляция
- Как лечат в Германии и Израиле
- Прогноз
- Возможные осложнения и процесс восстановления
- Профилактика заболевания
- Отзывы врачей и пациентов
Аденокарцинома простаты – серьёзное заболевание, от правильности и своевременности лечения которого зависит жизнь человека. Но чтобы подойти к вопросу диагностики и лечения правильно, нужно знать, почему она возникает, что это такое, какой способ терапии является предпочтительным, и какие осложнения могут возникнуть в ходе лечения и реабилитационного периода.
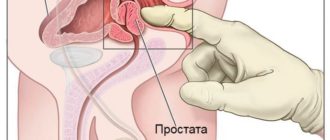
Что такое аденокарцинома простаты
Онкологическое заболевание, при котором опухоль локализована в тканях простаты. Вопреки распространённому мифу, заболевание никак не связана с аденомой, присутствии одной патологии не провоцирует другую. Рак железы является самостоятельным заболеванием – довольно распространённым и очень опасным.
Причины и симптомы
Точную причину заболевания установить трудно и не всегда удаётся. Но большинство специалистов сходится во мнении, что основная причина развития патологии – гормональные нарушения, связанные с возрастом.
Следующие факторы способствуют появлению ацинарной аденокарциномы:
- Заболевания щитовидной железы, патологии печени и надпочечников;
- Лишний вес, ожирение. В организме в большом количестве присутствует фермент ароматаза, который способствует увеличению количества женских половых гормонов за счёт преобразования в них мужских. Скопление жировой ткани оказывает канцерогенное действие, стимулируя размножение раковых клеток.
- У мужчин старше 40 лет риск развития аденокарциномы увеличивается на 5% с каждым годом.
- Если у мужчины в роду были случаи злокачественных опухолей, то риск возрастает.
- Вирус мышиной лейкемии (XMRV) – это гамма-ретровирус, подобный ВИЧ.
- Неправильное питание. Если мужчина ест много жареной, жирной еды, продукты, содержащие ГМО и консерванты, и употребляет большое количество алкогольных напитков, то вероятность развития рака возрастает.
- Постоянный контакт с химическими, радиоактивными веществами.
- Курение. Сигаретный дым содержит канцерогенные вещества, такие как кадмий, которые накапливаются в организме и могут провоцировать развитие злокачественных новообразований.
- Загрязнение окружающей среды, плохая экология.
- Длительный приём препаратов с тестостероном.
- Инфекционные заболевания мочеполовой сферы.
- Недостаточная половая активность.
Таким образом, в группу риска входят мужчины с лишним весом, старше 40 лет, работающие на вредном производстве, с плохой наследственностью и имеющие перечисленные выше заболевания.
Есть основания говорить о факторах, которые теоретически могли бы повлиять на развитие онкологии:
- неправильный образ жизни, вредные привычки;
- хронические заболевания;
- наследственная предрасположенность.
Распознать патологию можно по следующим клиническим признакам:
- частые позывы к мочеиспусканию;
- систематические диареи;
- дискомфорт при мочеиспускании;
- боль при наполненном мочевом пузыре;
- боль без видимых внешних причин в области лобковой кости, промежности;
- трудности с эякуляцией; нарушенная потенция и любые другие проявления сниженного либидо;
- снижение массы тела на фоне обычного рациона;
- проявления интоксикации (тошнота, рвота, головная боль).
У большинства пациентов проявления болезни практически не отличаются. Чем дольше протекает болезнь, тем больше выражено недомогание. И тем хуже прогноз, поэтому посещать врача с профилактической целью рекомендуется каждому мужчине не реже одного раза в год.
Группы риска по заболеванию
Все представители мужского пола в возрасте старше 40 лет. После достижения этого порога возраста риск заболевания растёт каждый год на 1%. У представителей негроидной расы такой порог находится раньше и рост риска с каждым годом выше.
Также в список провоцирующих факторов входят:
- отягощённая наследственность;
- несбалансированное питание, обилие вредной пищи или строгие диеты;
- вредные привычки;
- приём гормональных препаратов без назначения и контроля врача, например, тестостерона;
- работа на вредном производстве;
- хронические инфекции органов мочеполовой системы.
Все описанные факторы нельзя назвать причинами. То есть, не все люди, которые регулярно сталкиваются с этими факторами, впоследствии сталкиваются с заболеванием. Но у всех больных, согласно статистическим данным, были один или несколько из перечисленных пунктов.
Виды и степени
Выделяют 4 типа болезни.
Ацинарная аденокарцинома простаты – самый распространённый подтип, который классифицируют ещё на две категории:
- мелкоацинарная опухоль – диагностируется в 92% случаев;
- крупноацинарная опухоль – встречается приблизительно в 8% случаев.
Мелкоацинарный тип представляет собой множество маленьких опухолей, наполненных муцином. Со временем образования неуклонно превращаются в злокачественные. Второй подтип, напротив, сразу является злокачественным.
Умеренно дифференцированная – это доброкачественная опухоль, которая медленно становится злокачественной.
Низкодифференцированная – самый тяжёлый тип патологии, при котором опухоль быстро прогрессирует, распространяет метастазы и приводит к летальному исходу. Медицинская практика на сегодняшний день не знает случаев излечения или ремиссии продолжительностью более 5 лет у пациентов с данным типом рака.
Высокодифференцированная – доброкачественная опухоль, которая медленно развивается.
Определение подтипа болезни необходимо для определения тактики лечения и составления прогноза.
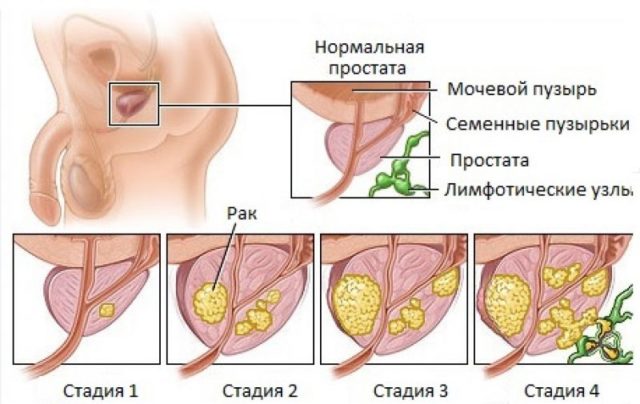
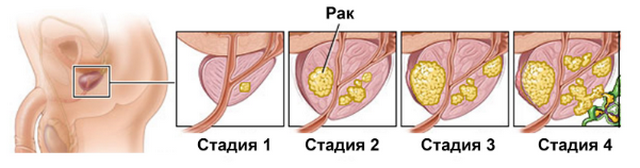
Выделяют следующие стадии заболевания:
- I – начальная. На этой стадии аденокарцинома обнаруживается случайно, так как симптомы отсутствуют. Для постановки диагноза необходима биопсия.
- II – ткани преобразуются на ограниченном участке органа. Новообразование уже легко обнаруживается.
- IIIA – опухоль активно растёт, она уже затронула семенные пузырьки и капсульную сумку.
- IIIB – заболевание распространилось на соседние органы.
- IV – метастазы видны на поверхности прямой кишки, сфинктера, стенках таза.
Продолжительность каждой стадии зависит от иммунного статуса больного и его индивидуальных особенностей.
Классификация по индексу Глисона
Шкала Глисона – это методика дифференцированной оценки злокачественных новообразований простаты при гистологическом исследовании. Чем ниже показатель по шкале, тем более высокодифференцированной является форма рака. Высокие значения по Глисону означают низкодифференцированный рак, при котором прогноз крайне неблагоприятный.
Для оценки состояния пациента и стадии развития патологического процесса у больного берут на биопсию клетки предстательной железы. Из исследуемого материала выбирают 2 самых подходящих фрагмента. По ним проводится оценка по 5-бальной шкале. 1 балл – высокая степень дифференцировки, 5 баллов — низкая. Обе оценки складывают, получая сумму Глисона. Результат всегда находится в пределах от 2 до 10 баллов.
Существующие варианты сумм можно подразделить на 3 группы:
- До 7 баллов. Это означает – вялопротекающий патологический процесс. У пациента много шансов побороть болезнь и полностью излечиться.
- 7 баллов – это средняя степень агрессивности опухоли. К нему относится мелкоацинарная аденокарцинома предстательной железы Глисон 7.
- Свыше 7 баллов – быстро прогрессирующий рак, высокая вероятность появления метастазов.
После проведения операции показатели могут меняться- увеличиваться или уменьшаться.
Индекс имеет числовое значение, обозначается буквой G и цифрой. Выделяют 5 градаций по шкале Глисона, в соответствии с которыми новообразование формируется из следующих элементов:
- маленьких желёз с однородной структурой и небольшими изменениями в ядрах (G1);
- скоплений желёз, разделённых стромой (G2);
- разных по размеру и строению желёз, соседние ткани могут быть подвергнуты инфильтрации (G3);
- атипичных клеток с инфильтрацией соседних тканей (G4);
- слоёв атипичных клеток, не подавшихся дифференциации (G5).
Такая дифференцировка злокачественных опухолей помогает определить стадию развития процесса, а также подобрать подходящее лечение.

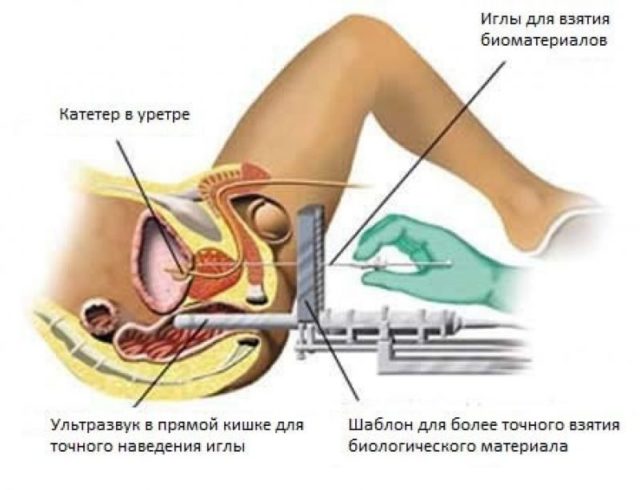
Диагностика
Процесс диагностика начинается со сбора анамнеза: наличие характерных признаков болезни и возраст старше 40 лет говорит о том, что следует в короткие сроки пройти обследование, состоящее из следующих тестов:
- эхография;
- ручная пальпация;
- биопсия тканей железы;
- МРТ;
- общий и биохимический анализ крови;
- рентген малого таза;
- УЗИ брюшной полости и органов малого таза;
- ТРУЗИ (трансректальное УЗИ);
- радиоизотопное исследование;
- цистоскопия и уретроскопия.
Наибольшей информативностью обладают последние методы обследования, но диагностические стандарты требуют полного обследования, которое не только подтверждает факт патологии, но позволяет оценить общее состояния организма пациента.
Лечение
Лечение проводится комплексно. Конкретный план лечения определяет врач исходя из типа опухоли, состояния и возраста пациента.
В распоряжении современных врачей есть следующие методы терапии:
- гормональная терапия, которая помогает остановить процесс роста опухоли;
- химиотерапия, уничтожающая патологические клетки;
- лучевая терапия;
- хирургическая операция по удалению опухоли, если её расположение позволяет провести нужные манипуляции.
Также есть и иные методы: криотерапия, то есть, воздействие низких температур, иными словами, разрушение через замораживание; ультразвуковая абляция.
Оперативное лечение
Оперативный метод лечения подразумевает удаление новообразования с частичной или полной резекцией поражённого органа. Его применяют при увеличении опухоли в размерах, когда она начинает сдавливать соседние органы и ткани, но до появления метастазов. Метод показан при выявлении мелкоацинарной аденокарциномы предстательной железы. Хирургическое вмешательство не проводят пациентам старше 65 лет и при метастазировании аденокарциномы. Операция не гарантирует отсутствие рецидивов.
Перед тем, как приступить к операции, больного обследуют, берут пробу крови на ПСА с целью выявления простатоспецифического антигена. Также показаны общий анализ крови и мочи. Для более точной локализации опухоли делают МРТ.
После получения результатов обследования выбирают тип операции из 2 вариантов:
- Простатэктомия с полным удалением железы. Операция проводится 2 способами – более щадящим малоинвазивным (лапароскопическим) и полостным.
- Орхиэктомия – удаление яичек. Этот метод позволяет предотвратить рецидив заболевания, если причиной его был переизбыток тестостерона.
Последствиями хирургического вмешательства могут быть:
- попадание инфекции в мочеполовые пути;
- временное недержание мочи (восстановление функций мочевого пузыря произойдёт через 3-6 месяцев);
- бесплодие.
При папиллярной аденокарциноме также удаляют лимфатические узлы. Это позволяет избежать распространения метастазов по лимфе и исключает рецидивы.
Гормональная терапия
Этот консервативный метод основан на снижении уровня тестостерона, что тормозит развитие и рост опухоли.
Для гормонотерапии используют антиандрогенные препараты, вводя их больному посредством инъекций либо приёма таблеток. Наряду с приёмом гормонов рекомендуется провести орхиэктомию. Без гормональной терапии не обойтись при множественных опухолях – мелкоацинарных аденокарциномах.
Лучевая терапия
Метод эффективен на 1 и 2 стадии заболевания. Его применяют в качестве самостоятельной терапии. Проводят 1 или несколько сеансов облучения. При рецидиве курс назначается повторно.
Процедура подразумевает направленное воздействие ионизирующего облучения строго на поражённый участок посредством ввода в орган капсулы.
После операции часто возникает необходимость в тотальном облучении больного (адъювантный способ). Его комбинируют с приёмом медикаментозных препаратов.
Лечение холодом (криотерапия)
Ацинарная карцинома простаты успешно лечится путём замораживания. Метод заменяет операцию. Применяют аргон и гелий, который подаётся через катетер. Эти вещества вызывают распад клеток новообразования. Для того чтобы защитить окружающие ткани от воздействия низких температур, катетер изолируют слоем с циркулирующей по нему тёплой жидкостью.
Химиотерапия
Химиотерапия не применяется как самостоятельный метод лечения. Обычно её используют после проведённой операции или гормонотерапии. Её основное название – торможение развития и распространения раковых клеток.
Современные препараты для химиотерапии более безопасны, но всё же способны ослабить организм и снизить иммунитет.
Абляция
Абляция – методика, предполагающая воздействие на опухоль лазера или радиочастотного излучения для отторжения организмом патологических тканей. Лечение эффективно на начальных стадиях процесса и при одиночных опухолях.
Сегодня абляция предполагает использование высокоинтенсивного сфокусированного ультразвука, который разрушает перерождённые ткани. Процедура длится около 3 часов, а на восстановление после неё может понадобиться до недели.
Как лечат в Германии и Израиле
В Германии и Израиле зачастую применяют более щадящий способ лечения – криотерапию. В нашей стране он мало распространён.

Прогноз
Когда человек сталкивается с таким диагнозом, как онкология, у него неуклонно возникает вопрос: сколько лет он сможет прожить на данной стадии?
Международные стандарты предписывают измерять пятилетнюю выживаемость. Это не означает, что пациенты не могут прожить дольше 5 лет. Просто после того, как человек проживает указанный временной промежуток без рецидивов онкологии, он считается выздоровевшим, и дальше статистика выживаемости его не учитывает.
На прогноз влияет форма патологии: высокодифференцированная ацинарная аденома железы почти всегда успешно излечивается, в то время как все больные с низкодифференцированной формой никогда не преодолевают порог пятилетней выживаемости.
При определении шансов пациента на выздоровление нужно учитывать и то, насколько сильно успела прогрессировать патология. При всех формах, за исключением низкодифференцированной, показатели шансов на выздоровление составляют:
- болезнь на начальной стадии – 95%;
- 2 степени – 70%;
- 3 степени – 50%
- патология 4 степени – 0%
Степени болезни рассчитываются в зависимости от метастаз, которые поражают организм. В самом начале патологического процесса метастаз нет, поэтому организм в силах справиться с патологией. Затем метастазы проникают в ближайшие лимфоузлы, часть лимфоузлов и все лимфатические узлы организма. В этих случаях диагностируется 2, 3 и 4 степень рака соответственно. На последней стадии рака поражён уже весь организм, и медицина в настоящее время, на данном этапе развития, может предложить человеку только паллиативную помощь.
При составлении прогноза важно учитывать, что форма рака и его стадия – самые распространённые, но не единственные факторы, на которые стоит опираться. Например, вопреки ожиданиям, молодые мужчины быстрее проходят путь от первой до последней стадии рака, так как их опухоли более агрессивные. У пациентов пожилого возраста патологический процесс может тянуться медленно, на протяжении долгих лет.
Во-вторых, нужно учитывать состояние здоровья пациента. Очевидно, что диабет и болезнь вкупе дают менее оптимистичный прогноз, чем рак на фоне абсолютного здоровья человека. Известно, что нередко причиной летального исхода становится не сам рак, а губительное действие на организм опасных препаратов. У здорового человека выше шансы стойко перенести все этапы тяжёлого лечения у онколога.
История знает много случаев спонтанного самоизлечения или перехода болезни в стадию долгой ремиссии при самом неблагоприятном прогнозе. Хороший настрой и следование всем указаниям лечащего врача – два важных фактора, которые определяют успех для пациента.
Возможные осложнения и процесс восстановления
Самое распространённое осложнение болезни – это рецидив. Из-за того, что причины патологии по сей день остаются неизвестными, человек не может предпринять все усилия для минимизации риска повторного рака.
В первое время после проведённой терапии чаще других встречаются следующие осложнения:
- застой лимфы, отёки;
- боли в нижней части живота;
- тромбоз вен конечностей;
- недержание мочи;
- боли при дефекации;
- эректильная дисфункция.
Появление этих симптомов не указывает на то, что процесс реабилитации проводится неправильно, или лечение оказалось неуспешным. Перед началом терапии важно настроить себя на то, что первые недели после назначенных врачом процедур будут сопровождаться дискомфортом.
Спустя значительное количество времени можно оценить ущерб, который нанесло организму лечение от рака:
- сбои в работе иммунной системы, аллергические реакции;
- частые инфекции при снижении активности иммунитета;
- нарушения в работе сердца;
- бесплодие;
- проблемы с мочеиспусканием, например, частичное недержание или жжение при попытке помочиться.
Нельзя исключать токсического действия лекарственных средств, из-за которого может снижаться функция печени и почек. В первом случае прогноз менее благоприятен, хотя при условии постоянного соблюдения строгой диеты и приёма необходимых медикаментов, пациент может прожить долгую полноценную жизнь. При нефрологических осложнениях показан гемодиализ, но в большинстве случаев это является временной мерой, так как функции почек полностью восстанавливаются.
Любые возможные осложнения после успешно проведённой терапии – малая цена за подаренную жизнь. Но и эту цену можно уменьшить, если тщательно выбрать клинику, на базе которой будет проходить лечение, и врача.
Профилактика заболевания
Полностью избавить себя от риска заболевания можно только при резекции органа, что само по себе повлечёт за собой массу неблагоприятных для организма последствий.
Но есть ряд рекомендаций, которые могут уменьшить риск развития любой онкологии:
- отказ от вредных привычек;
- правильное сбалансированное питание;
- отказ от лишних стрессов, развитие в себе умения правильно переживать тяжёлые психологические ситуации;
- своевременное лечение инфекций и хронических заболеваний;
- регулярное посещение врачей с профилактической целью;
- умеренная, но регулярная двигательная активность;
- отказ от самолечения и лженаучных методов оздоровления организма.
Механизм появления и развития рака пока изучен мало. Но даже если эти способы окажутся малоэффективными, они позволят укрепить организм. А значит, шансы справиться с недугом в случае его развития у такого человека будут намного выше.
Отзывы врачей и пациентов
- Алексей, 50 лет: «Я не имел даже приблизительного представления, что это – аденокарцинома железы. Сложно представить, что с онкологией придётся столкнуться лично. Но в прошлом году жена отправила меня в поликлинику на бесплатную диспансеризацию, где у меня нашли рак. Мелкая ацинарная аднокарцинома предстательной железы – в целом не самый худший диагноз, тем более, что у меня была первая стадия болезни. Лечение было тяжёлым, без помощи близких справиться практически невозможно. Сейчас постепенно выздоравливаю, пересматриваю образ жизни, бросил курить».
- Максим, 34 года: «Рак в раннем возрасте сегодня не редкость, и, к сожалению, мне пришлось узнать это на собственном опыте. Первые несколько дней после того, как мне поставили диагноз, я боялся даже смотреть в интернете, что это такое – заболевание и сколько проживёт человек. Но потом врач объяснил мне, что высокодифференцированная болезнь хорошо лечится. Что вызвало болезнь в моём случае, я не знаю. Но думаю, что мой образ жизни вполне мог вызвать рак: я курил, мало двигался и ел много вредной пищи. Теперь я уверен, как здоровый образ жизни – это очень важно».
- Борис Матвеевич, врач-онколог: «Болезнь, к сожалению, очень распространённая патология, которая всё чаще диагностируется у молодёжи. Сегодня онкология стремительно развивается, появляются новые методы лечения, например, модулирование работы собственного иммунитета для уничтожения раковых клеток. Но эти способы придут на замену тяжёлым химических составам нескоро. Поэтому я могу порекомендовать каждому человеку чаще ходить на профилактический осмотр, не пытаться заниматься самолечением, даже если кажется, что причина дискомфорта в организме очевидна».
- Евгений Дмитриевич, врач-уролог: «Я не занимаюсь лечением болезни, но именно на моём приёме чаще всего обнаруживается эта патология. По своему опыту могут заявить, что среди постоянных пациентов, которые регулярно проходят обследование и заботятся о своём здоровье процент случаев рака меньше. Я не говорю, что рак можно полностью предупредить, но если можно снизить риск, почему бы этого не сделать?»
- Марк Янович, хирург-онколог: «Операции по удалению опухоли опасны сами по себе. Осложнения – не всегда следствие халатности хирурга, хотя такие случаи, безусловно, бывают. Оперируемая при патологии область имеет много нервных окончаний, поэтому вмешательство должно быть крайне аккуратным. Сегодня появляются новые способы работы. Например, криодеструкция – прекрасная альтернатива скальпелю, если говорить именно об этом случае. Да, этот метод не универсален, например, им нельзя воспользоваться, если опухоль находится глубоко в тканях. Но при прочих равных условиях он выигрывает по многим показателям».
Посмотрите видео: